一、HFpEF 定義的演進
Heart failure with preserved ejection fraction (HFpEF) 的概念經歷了長期演變。早期文獻將此類心衰竭稱為「diastolic heart failure」,強調左心室舒張功能障礙為其核心病理生理。然而,隨著研究進展,學界認識到 HFpEF 的病理機制遠不止於舒張功能異常,還涉及心肌僵硬度增加、chronotropic incompetence、血管僵硬度上升、心房功能障礙、肺動脈高壓、周邊骨骼肌異常及全身性發炎等多重器官系統病變。[1,2]
因此,國際共識逐步以左心室射出分率 (left ventricular ejection fraction, LVEF) 為基礎的分類取代了單純的「收縮型 vs 舒張型」二分法。現行分類系統依 LVEF 將心衰竭區分為:[1,3,4]
| 分類 | 縮寫 | LVEF 標準 |
|---|---|---|
| Heart Failure with Reduced Ejection Fraction | HFrEF | ≤ 40% |
| Heart Failure with Mildly Reduced Ejection Fraction | HFmrEF | 41–49% |
| Heart Failure with Preserved Ejection Fraction | HFpEF | ≥ 50% |
| Heart Failure with Improved Ejection Fraction | HFimpEF | 基礎 LVEF ≤ 40%,後續上升 ≥ 10 個百分點且 > 40% |
HFpEF 目前佔所有心衰竭病例的至少 50%,且其盛行率持續上升,尤其在高齡、肥胖、高血壓及糖尿病族群中。在亞洲,HFpEF 患者相較於西方國家呈現年齡較輕、冠狀動脈疾病與心房顫動盛行率較低、但高血壓及糖尿病盛行率較高的特徵。[5]
二、Universal Definition of Heart Failure (2021)
2021 年,Heart Failure Society of America (HFSA)、European Society of Cardiology Heart Failure Association (ESC-HFA) 及 Japanese Heart Failure Society (JHFS) 聯合發表了心衰竭的 Universal Definition and Classification,首次提供了跨學會的統一定義。[1]
Universal Definition of Heart Failure (Bozkurt et al., 2021)
Heart failure is a clinical syndrome with symptoms and/or signs caused by a structural and/or functional cardiac abnormality and corroborated by at least one of the following:
- Elevated natriuretic peptide levels
- Objective evidence of pulmonary or systemic congestion by diagnostic modalities (imaging, haemodynamic measurement)
心衰竭分期系統 (Revised Staging)
| 分期 | 名稱 | 定義 |
|---|---|---|
| Stage A | At Risk for HF | 具有心衰竭危險因子(高血壓、糖尿病、肥胖、冠心病等),但無目前或過去的心衰竭症狀/徵象,無結構性心臟病或生物標記異常 |
| Stage B | Pre-HF | 無目前或過去的心衰竭症狀/徵象,但存在結構性心臟病(如 LVH、心室擴大、壁運動異常、瓣膜疾病)或心功能異常或 natriuretic peptide 升高 |
| Stage C | Symptomatic HF | 有目前或過去由結構性及/或功能性心臟異常所引起的心衰竭症狀及/或徵象 |
| Stage D | Advanced HF | 休息時即有嚴重心衰竭症狀,反覆住院,對 GDMT 無效或無法耐受,需考慮心臟移植、機械循環支持或安寧照護 |
Universal Definition 的重要貢獻在於:(1) 將 HFmrEF 正式納入分類;(2) 新增 HFimpEF 類別以強調 LVEF 可隨治療而改善;(3) 統一了 natriuretic peptide 在定義中的角色——不再僅是「輔助」診斷工具,而是確認(corroborate)心衰竭診斷的必要條件之一。[1]
三、現行指引 HFpEF 診斷標準比較
目前臨床上最重要的三部指引為 2021 ESC Guidelines[3]、2022 AHA/ACC/HFSA Guidelines[4],以及在地化的 2024 台灣心臟學會 HFpEF 指引[5]。以下比較其診斷標準的核心要素:
3.1 ESC 2021 Guidelines (McDonagh et al.)
ESC 2021 對 HFpEF 的診斷要求如下:[3]
- 心衰竭的症狀及/或徵象
- LVEF ≥ 50%
- Objective evidence of cardiac structural and/or functional abnormalities consistent with LV diastolic dysfunction / raised LV filling pressures,包含 raised natriuretic peptides
Natriuretic peptide 閾值:BNP < 35 pg/mL 或 NT-proBNP < 125 pg/mL 使心衰竭診斷「不太可能」(unlikely)。對於 HFpEF 的確診,通常需要更高的數值結合心臟超音波異常發現。[3]
3.2 AHA/ACC/HFSA 2022 Guidelines (Heidenreich et al.)
AHA/ACC/HFSA 2022 定義 HFpEF 為有心衰竭症狀/徵象且 LVEF ≥ 50%。指引特別強調:[4]
- Natriuretic peptide 的使用不僅用於診斷,亦用於風險分層
- 當心臟超音波不足以確診時,建議進一步使用 cardiac MRI 或血行動力學評估
- HFpEF 的異質性高,需排除 HFpEF mimics(如 restrictive cardiomyopathy、constrictive pericarditis、高輸出量心衰竭、嚴重瓣膜疾病等)
3.3 Taiwan Society of Cardiology 2024 HFpEF Guidelines (Li et al.)
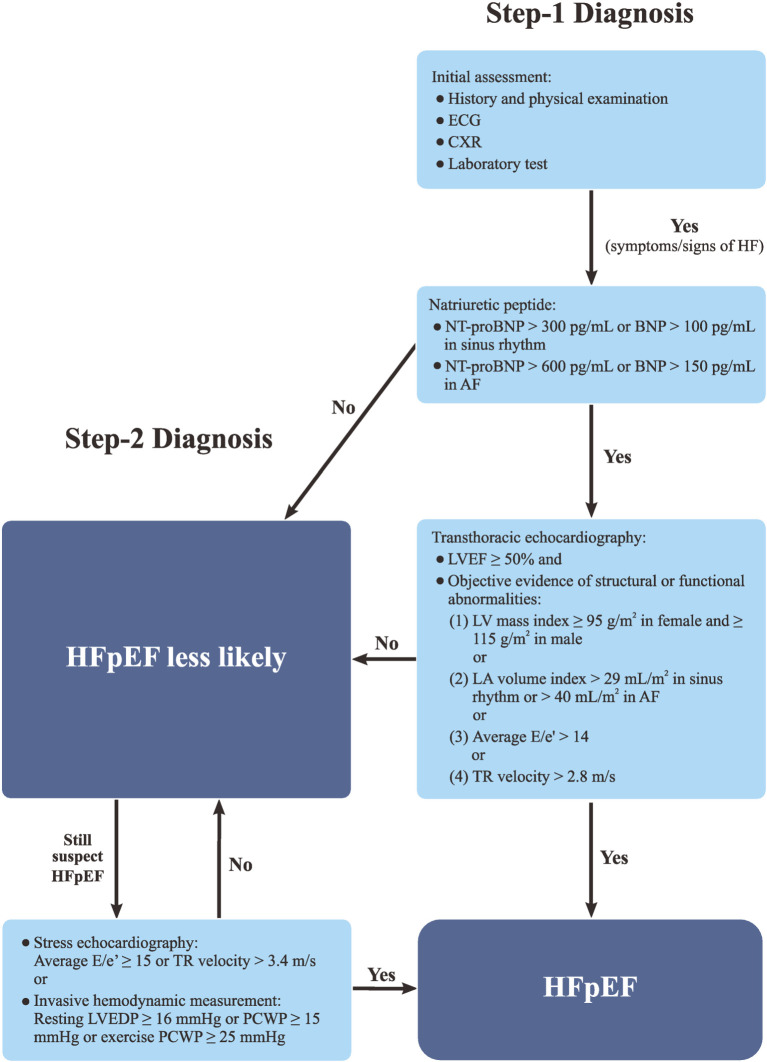
台灣心臟學會 2024 年發表了專門針對 HFpEF 的指引,提出了 2-step diagnostic algorithm:[5]
Step-1 Diagnosis — 四項必要標準(全部須符合)
- 心衰竭症狀及/或徵象(符合 Framingham Diagnostic Criteria)
- LVEF ≥ 50%
- Natriuretic peptide 升高
- 竇性心律:NT-proBNP > 300 pg/mL 或 BNP > 100 pg/mL
- 心房顫動:NT-proBNP > 600 pg/mL 或 BNP > 150 pg/mL
- Objective evidence of LA or LV abnormalities or raised LV filling pressure,包含以下任一項:
- LV mass index ≥ 95 g/m² (女性) 或 ≥ 115 g/m² (男性)
- LA volume index > 29 mL/m² (竇性心律) 或 > 40 mL/m² (心房顫動)
- Average E/e' > 14
- Tricuspid regurgitation velocity > 2.8 m/s
Step-2 Diagnosis — 當 Step-1 未完全符合但仍高度懷疑時
可進行以下進一步檢查:
- Stress echocardiography:Average E/e' ≥ 15 或 TR velocity > 3.4 m/s
- Invasive hemodynamic measurement:
- Resting LVEDP ≥ 16 mmHg 或 PCWP ≥ 15 mmHg
- Exercise PCWP ≥ 25 mmHg
3.4 三大指引比較摘要
| 項目 | ESC 2021[3] | AHA/ACC/HFSA 2022[4] | Taiwan 2024[5] |
|---|---|---|---|
| LVEF 閾值 | ≥ 50% | ≥ 50% | ≥ 50% |
| Natriuretic peptide 角色 | 診斷確認要素之一;BNP < 35 排除 | 診斷 + 風險分層 | Step-1 必要條件,明確閾值(SR/AF 分開) |
| 心超參數要求 | 證據 of diastolic dysfunction / raised filling pressure | Structural/functional abnormalities | 明確列出 4 項指標(E/e', LAVI, LVMi, TR vel) |
| 推薦評分工具 | 提及 HFA-PEFF | 提及 H2FPEF | 整合兩者,提出 2-step algorithm |
| SGLT2i 治療推薦 | Class I, LOE A (2023 Update) | Class 2a | Class I, LOE A |
| Invasive testing | 不確定時建議 | 可考慮 | Step-2 明確列入(PCWP, LVEDP) |
ESC 2021 與 AHA/ACC 2022 的主要分歧在於:(1) SGLT2i 在 HFpEF 的推薦強度不同(ESC 2023 Update 後升至 Class I;AHA/ACC 維持 Class 2a);(2) ARNi/ACEi/ARB 及 MRA:AHA/ACC 給予 Class 2b 推薦(尤其 LVEF 偏低者),ESC 則未納入推薦;(3) 台灣 2024 指引特別針對亞洲人口特性調整,並提供了最為明確的階梯式診斷流程。[3,4,5,6]
四、診斷評分工具
鑒於 HFpEF 的診斷挑戰,數個評分系統被開發用以系統性評估 HFpEF 的診斷可能性。[7,8,9]
4.1 HFA-PEFF Score (Pieske et al., 2019)
由 ESC Heart Failure Association 提出的階梯式診斷演算法,為目前最全面的非侵入性 HFpEF 診斷工具。[7] 🟢 Expert Consensus

Figure 1. HFA-PEFF diagnostic algorithm. 概覽四步驟診斷流程 (P–E–F1–F2)。
Source: Pieske et al., Eur Heart J. 2019;40(40):3297-3317. Figure 1.
Step 1 (P): Pre-test Assessment
評估心衰竭症狀/徵象、典型臨床特徵(肥胖、高血壓、糖尿病、高齡、心房顫動)及基礎檢查。若臨床高度懷疑 HFpEF → 進入 Step 2。
Step 2 (E): Echocardiography and Natriuretic Peptide Score
三大 domain 評分系統,每個 domain 最多貢獻 2 分(major criterion 陽性 = 2 分;僅 minor criterion 陽性 = 1 分):
| Domain | Major Criteria (2 分) | Minor Criteria (1 分) |
|---|---|---|
| Functional |
• Average E/e' ≥ 15 • TR peak velocity > 2.8 m/s • Septal e' < 7 cm/s 或 lateral e' < 10 cm/s (<75 歲) • Septal e' < 5 cm/s 或 lateral e' < 7 cm/s (≥75 歲) |
• E/e' 9–14 • LV GLS < 16% |
| Morphological |
• LAVI > 34 mL/m² (SR) 或 > 40 mL/m² (AF) • LVMI ≥ 149/122 g/m²(男/女)且 RWT > 0.42 |
• LAVI 29–34 mL/m² (SR) 或 34–40 (AF) • LVMI > 115/95 g/m²(男/女) • RWT > 0.42 • LV wall thickness ≥ 12 mm |
| Biomarker |
• NT-proBNP > 220 pg/mL (SR) 或 > 660 pg/mL (AF) • BNP > 80 pg/mL (SR) 或 > 240 pg/mL (AF) |
• NT-proBNP 125–220 pg/mL (SR) 或 375–660 (AF)* • BNP 35–80 pg/mL (SR) 或 105–240 (AF) |
*註:原文 Figure 3 印刷為 NT-proBNP 365–660 pg/mL (AF minor),但文內敘述為 375–660 pg/mL,與 SR 值的 3 倍換算一致(125 × 3 = 375)。本表依循原文敘述採 375。

Figure 3. Step 2 (E): Echocardiographic and natriuretic peptide HFpEF workup 與計分系統。
Source: Pieske et al., Eur Heart J. 2019;40(40):3297-3317. Figure 3.
HFA-PEFF Score 判讀
總分 ≥ 5 分:HFpEF 診斷確立
總分 2–4 分:中間可能性 → 進入 Step 3/4
總分 ≤ 1 分:HFpEF 極不可能 → 尋找其他病因
Step 3 (F1): Functional Testing
針對中間分數的患者,進行 diastolic stress test(運動心臟超音波)或侵入性血行動力學檢查。
Step 4 (F2): Final Aetiology
確認 HFpEF 後,進一步搜尋特定病因(如 cardiac amyloidosis、HCM、Fabry disease 等)。
4.2 H2FPEF Score (Reddy et al., 2018)
由 Mayo Clinic 團隊開發,以侵入性血行動力學運動測試作為 gold standard 進行推導與驗證。[8] 🟢 Derivation/Validation Study
H2FPEF Score 變數與計分
| 變數 | 條件 | 分數 |
|---|---|---|
| Heavy (BMI) | BMI > 30 kg/m² | 2 分 |
| Hypertensive | 使用 ≥ 2 種降壓藥 | 1 分 |
| Fibrillation (AF) | 心房顫動病史 | 3 分 |
| Pulmonary Hypertension | PASP > 35 mmHg(心超) | 1 分 |
| Elder | 年齡 > 60 歲 | 1 分 |
| Filling Pressure | E/e' > 9 | 1 分 |
總分範圍:0–9 分
0–1 分:低可能性
2–5 分:中間可能性
6–9 分:高可能性(HFpEF 機率 > 90%)
推導隊列 AUC = 0.841;驗證隊列表現同樣優異 (P < 0.0001)。[8]
H2FPEF score 中心房顫動獲得最高權重 (3 分),反映 AF 在 logistic regression 分析中為 HFpEF 最強預測因子。此評分的優勢在於僅需基本臨床資料與常規心臟超音波即可計算,不需要進階影像技術。[8]
4.3 HFpEF-ABA Score (Reddy et al., 2024)
同一團隊於 2024 年在 Nature Medicine 發表更為簡化的篩檢工具。[9] 🟠 Derivation/Validation Study
HFpEF-ABA Score — 僅需 3 個臨床變數
- Age(年齡)
- BMI(身體質量指數)
- Atrial fibrillation(心房顫動病史)
設計理念:H2FPEF score 雖表現優異但需要心臟超音波資料,在許多臨床場景中(如初級照護)不易取得。HFpEF-ABA score 僅使用可在問診時即獲得的 3 個臨床變數,作為篩檢層級(screening level)工具,引導需要進一步心臟超音波檢查的患者。
驗證表現:推導隊列 AUC = 0.839;國際多中心驗證 AUC = 0.813;額外驗證隊列 AUC = 0.840–0.929。[9]
不同評分系統與指引對 E/e' ratio 使用不同切點,反映其開發方法學與目的的差異:HFA-PEFF major criterion 使用 E/e' ≥ 15(minor: 9–14);H2FPEF score 使用 E/e' > 9(二元分類,權重 1 分);2025 ASE 指引使用 E/e' > 14 作為 elevated filling pressure 標記;Taiwan 2024 指引使用 average E/e' > 14。這些差異是有意為之,臨床應用時須根據所採用的診斷架構選擇對應閾值。
4.4 三種評分工具比較
| 特性 | HFA-PEFF[7] | H2FPEF[8] | HFpEF-ABA[9] |
|---|---|---|---|
| 開發年份 | 2019 | 2018 | 2024 |
| 開發組織 | ESC-HFA Consensus | Mayo Clinic | Mayo Clinic |
| Gold standard | Expert consensus | Invasive exercise hemodynamics | Invasive exercise hemodynamics |
| 所需資料 | 心超 + NP + 臨床 | 心超 + 臨床 | 僅臨床(3 變數) |
| 變數數量 | 多項(3 domains) | 6 項 | 3 項 |
| 適用場景 | 專科門診全面評估 | 有心超資料的門診 | 初級照護篩檢 |
| 分數範圍 | 0–6 | 0–9 | 連續變數 |
| 含 invasive testing 選項 | 有(Step 3) | 無 | 無 |
五、2025 ASE 舒張功能指引更新
2025 年 7 月,American Society of Echocardiography (ASE) 在 Journal of the American Society of Echocardiography 發表了 LV Diastolic Function 評估指引更新,這是繼 2016 年版本後的首次重大修訂,並首次納入專門的 HFpEF 診斷章節。[10] 🔵 Guideline
5.1 新版演算法核心變更
2025 ASE 舒張功能評估新流程
第一步:辨識 impaired myocardial relaxation
- Average mitral annular e' velocity ≤ 6.5 cm/s
- 或 septal e' ≤ 6 cm/s
- 或 lateral e' ≤ 7 cm/s(當僅能測得單一數值時)
第二步:評估 elevated LVFP 及 chamber remodelling 標記
- Average E/e' ratio > 14
- Left atrial reservoir strain (LARS) ≤ 18%
- E/A ratio ≤ 0.8 或 ≥ 2
- Left atrial volume index (LAVI) > 34 mL/m²
當 impaired relaxation 合併上述任一標記陽性 → 確認 diastolic dysfunction。
5.2 關鍵新增內容
- Left atrial reservoir strain (LARS) 首次被正式納入 ASE 舒張功能評估演算法,閾值為 ≤ 18%[10]
- 建議常規心超檢查應包含 LV global longitudinal strain (GLS) 及 LARS 的評估
- 針對特殊族群(心房顫動、肺高壓、心臟移植後)提供專屬評估演算法
- 明確建議:Diastolic stress testing 適用於 Grade 1 diastolic dysfunction 伴有呼吸困難的患者,以及 rest 時 LV filling pressure 不確定的患者
5.3 臨床驗證與限制
初步驗證研究(JACC 2025)顯示,在 HFpEF 且 Grade 1 diastolic dysfunction 的患者中,接受同時侵入性血行動力學與 stress imaging 測試後,僅 9.5% (11/116) 符合 ASE 建議的 stress criteria,false-negative rate 高達 90.5%。[11]
2025 ASE 指引的重要臨床意涵:(1) e' 閾值下調(average ≤ 6.5 cm/s,而非舊版 ≤ 7–8),提高了特異度但可能降低敏感度;(2) LARS 的加入提供了左心房功能的直接評估維度;(3) 舒張功能分級必須結合 pre-test probability 和 HFpEF 專用架構來解讀,不應單獨用於排除 HFpEF。當 HFpEF 機率 > 30% 時,2025 ASE 演算法的 mean LA pressure 估計才能有效增加診斷準確度。[10,11,12]
六、Braunwald's Heart Disease 觀點
Braunwald's Heart Disease 第 13 版(2024)Chapter 60 "Heart Failure With Preserved or Mildly Reduced Ejection Fraction" 由 Scott D. Solomon 等人撰寫,提供了 HFpEF 最全面的教科書級論述。[2] 📘 Textbook
6.1 定義
Braunwald's 定義 HFpEF 為:具有 LVEF ≥ 50%,伴有 spontaneous or provokable increased left ventricular filling pressures 的臨床證據。此定義特別強調了「provokable」——許多 HFpEF 患者在靜息時血行動力學可以正常,僅在運動負荷下才顯現異常的 filling pressure 升高。[2]
6.2 病理生理學架構
教科書以 multi-organ systemic syndrome 的架構闡述 HFpEF,涉及:[2]
- 心肌層面:inflammation、fibrosis、impaired nitric oxide signalling、sarcomere dysfunction、mitochondrial/metabolic defects
- 心臟整體:LV diastolic dysfunction、LA dysfunction、chronotropic incompetence、RV dysfunction
- 心外器官:skeletal muscle dysfunction、peripheral vascular stiffness、pulmonary vascular disease、renal dysfunction、adipose tissue inflammation
6.3 診斷方法
Braunwald's 的診斷方法整合了:[2]
- 心衰竭症狀與徵象的臨床評估
- Natriuretic peptide 異常或 cardiopulmonary congestion 的客觀證據
- HFpEF risk scores(H2FPEF, HFA-PEFF)的輔助診斷
- 進階影像學(CMR)與 invasive hemodynamic testing
- 排除 HFpEF mimics(cardiac amyloidosis, HCM, Fabry disease, constrictive pericarditis, high-output HF 等)
Braunwald's 特別強調辨識 HFpEF mimics 的臨床重要性。Cardiac amyloidosis(特別是 transthyretin amyloid cardiomyopathy, ATTR-CM)是最常被忽略的 mimic 之一,其治療方式(tafamidis)與一般 HFpEF 截然不同。建議在以下情境提高警覺:unexplained LVH、low-voltage ECG with increased wall thickness、bilateral carpal tunnel syndrome、lumbar spinal stenosis。[2,5]
七、診斷挑戰與未來方向
7.1 當前診斷困境
- 定義不統一:各指引與臨床試驗對 HFpEF 的 entry criteria 差異甚大(如 LVEF 閾值、natriuretic peptide 門檻、要求的心超異常數量等),這部分源於對 HFpEF 病理生物學和表型異質性認識不完整。[13]
- Natriuretic peptide 的灰色地帶:HFpEF 患者可有正常的 BNP/NT-proBNP(尤其是肥胖患者或非急性期),導致 false-negative。[3,5]
- 舒張功能分級的侷限:2025 ASE 指引承認,在 HFpEF 中,diastolic function grading 的 sensitivity 不足,stress testing 的 false-negative rate 偏高。[10,11]
- 表型異質性:HFpEF 包含多個 phenotypic clusters(如 obesity-DM phenotype、elderly-AF phenotype、young-mild HF phenotype 等),單一診斷標準難以涵蓋所有表型。[5,13]
7.2 未來方向
- Proteomics & multi-omics biomarkers:PROMIS-HFpEF 研究等正在探索蛋白質體學生物標記的診斷與預後價值[14]
- AI-enhanced echocardiography:利用人工智慧輔助分析心臟超音波資料,提高 HFpEF 偵測率
- LA strain 的普及化:隨著 2025 ASE 將 LARS 正式納入指引,left atrial strain 有望成為常規評估項目[10]
- Phenotype-guided therapy:基於 clustering analysis 的表型導向治療策略
- 簡化篩檢流程:HFpEF-ABA 等僅需臨床變數的篩檢工具,有助於在初級照護階段早期辨識潛在 HFpEF 患者[9]
基於現有證據,建議採用階梯式診斷策略:(1) 初級照護層級:以 HFpEF-ABA score 篩檢高風險患者;(2) 心臟科門診:使用 H2FPEF 或 HFA-PEFF score 進行系統性評估;(3) 不確定時:進行 diastolic stress testing 或 invasive hemodynamic exercise testing;(4) 確診後:系統性排除 HFpEF mimics 並進行 phenotyping。[2,5,7,8,9]
參考文獻
- [1] Bozkurt B, Coats AJS, Tsutsui H, et al. Universal definition and classification of heart failure: a report of the HFSA, HFA of the ESC, Japanese HFS and Writing Committee of the Universal Definition of HF. Eur J Heart Fail. 2021;23(3):352-380. doi:10.1002/ejhf.2115. PMID: 33605000. 🔵 Consensus Document
- [2] Solomon SD, et al. Heart Failure With Preserved or Mildly Reduced Ejection Fraction. In: Bonow RO, Mann DL, Tomaselli GF, Bhatt DL, Solomon SD, Libby P, Braunwald E, eds. Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine. 13th ed. Philadelphia: Elsevier; 2024. Chapter 60. 📘 Textbook
- [3] McDonagh TA, Metra M, Adamo M, et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2021;42(36):3599-3726. doi:10.1093/eurheartj/ehab368. PMID: 34447992. 🔵 Guideline
- [4] Heidenreich PA, Bozkurt B, Aguilar D, et al. 2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure. Circulation. 2022;145(18):e895-e1032. doi:10.1161/CIR.0000000000001063. PMID: 35363499. 🔵 Guideline
- [5] Li YH, Wang CC, Hung CL, et al. 2024 Guidelines of the Taiwan Society of Cardiology for the Diagnosis and Treatment of Heart Failure with Preserved Ejection Fraction. Acta Cardiol Sin. 2024;40(2):148-171. doi:10.6515/ACS.202403_40(2).20240206A. PMID: 38532817. 🔵 Guideline
- [6] McDonagh TA, Metra M, Adamo M, et al. 2023 Focused Update of the 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2023;44(37):3627-3639. doi:10.1093/eurheartj/ehad195. PMID: 37622666. 🔵 Guideline
- [7] Pieske B, Tschöpe C, de Boer RA, et al. How to diagnose heart failure with preserved ejection fraction: the HFA-PEFF diagnostic algorithm: a consensus recommendation from the Heart Failure Association (HFA) of the ESC. Eur Heart J. 2019;40(40):3297-3317. doi:10.1093/eurheartj/ehz641. PMID: 31504452. 🟢 Expert Consensus
- [8] Reddy YNV, Carter RE, Obokata M, et al. A simple, evidence-based approach to help guide diagnosis of heart failure with preserved ejection fraction. Circulation. 2018;138(15):1555-1564. doi:10.1161/CIRCULATIONAHA.118.034646. PMID: 29792299. 🟢 Derivation/Validation Study
- [9] Reddy YNV, Sorimachi H, Engel JC, et al. An evidence-based screening tool for heart failure with preserved ejection fraction: the HFpEF-ABA score. Nat Med. 2024;30(8):2258-2264. doi:10.1038/s41591-024-03140-1. PMID: 38997608. 🟠 Derivation/Validation Study
- [10] Nagueh SF, et al. Recommendations for the Evaluation of Left Ventricular Diastolic Function by Echocardiography and for Heart Failure With Preserved Ejection Fraction Diagnosis: An Update From the American Society of Echocardiography. J Am Soc Echocardiogr. 2025. PMID: 40617625. 🔵 Guideline
- [11] Echocardiographic Diastolic Function Grading in HFpEF: Testing the Updated 2025 ASE Criteria. J Am Coll Cardiol. 2025. doi:10.1016/j.jacc.2025.11.024. 🟠 Validation Study
- [12] Improving the Diagnosis of HFpEF: A Comparison of the H2FPEF Score and the 2025 ASE Diastolic Function Guideline Recommendations Using Invasive Hemodynamics as the Gold Standard. JACC Cardiovasc Imaging. 2026. doi:10.1016/j.jcmg.2025.09.011. 🟠 Comparative Study
- [13] Reddy YNV, Borlaug BA. Heart failure with preserved ejection fraction. Nat Rev Dis Primers. 2024;10(1):55. doi:10.1038/s41572-024-00540-y. PMID: 39143132. 🟢 Review
- [14] Comparison of the 2021 ESC guideline with the HFA-PEFF and H2FPEF scores in diagnosing heart failure with preserved ejection fraction. Sci Rep. 2025;15:01537. doi:10.1038/s41598-025-01537-7. 🟡 Observational